meta data for this page
このページの翻訳:
- ja
低ナトリウム血症
- Naの絶対値そのものより「ΔNa」「いま症候性なのか」(=とくに痙攣/昏睡があるか)が重要.
- なぜなら「急激な濃度変化」こそが症状の原因となるため.
- たとえば Na125程度であっても,ベースNa140の統合失調症患者が水を10L飲んで1日で125になったなら普通に痙攣しうる.
低ナトリウムの補正治療
- 「飲水制限」+「相対的に低張な輸液をしないこと」が基本.体液量正常なら「高塩分食」も.
- 治療開始時の点滴は下記原則をもとに個々のケースで調整.
- 急性の明らかな根拠がなければ基本的には慢性として対応するのが無難.
| 急性・症候性(痙攣/昏睡) | 3%食塩水100mLボーラスしER段階で短期補正開始(〜2mEq/h,1日12mEq/L) |
| 慢性または無症候性 | 尿張度(≒尿[Na]+尿[K])より濃いNa濃度の補液で補正開始(〜1日 8mEq/L) 尿張度が154を超えていなければ生食で補正開始し推移を見る |
補正に関する Tips
- 安全な低Na補正のため最低限モニタリングすべきなのは主に4つ
- 尿張度 < 血漿張度 のとき:体はNaよりも自由水を相対的に多く排泄しようとしている(血漿張度を濃くしようと動いている).この状況(尿張度<血漿張度)が保たれる限りは低Naは自然に改善方向となる.ただし低張の希釈尿がしっかりとした量で出ていなければ,自由水排泄としては少ないため補正速度は遅いし飲水していたら治らないかもしれない(逆に低張尿がドバドバ出るとNaが急激に上がりすぎるため過剰補正に注.後述の水中毒の場合でしばしば起きる).
- 尿張度 > 血漿張度 のとき:体の代償が効いていない(なぜかADH分泌が制限されず,まだまだ自由水を排泄せずため込もうとしている).そのため低Naは進行していく.尿浸透圧も高いことが多い.
- 以上の基本的をおさえた上で輸液張度を決定する.
- 尿より低張な(=自由水の割合が高い)補液をすると,自由水がどんどん体内に溜め込まれ低Naが進行してしまう.
- 逆に尿より高張な輸液さえ入れておけば,Naのinに対し自由水のoutの比が高くなるため,Na値は高くなる.
- 体重のモニタリングは浮腫/鬱血傾向がないかの確認に有用.補正の過程で高張輸液や食塩負荷を続けることになるため長期化時は特に注意.
- 心/腎/肝/甲などの原疾患がある患者においては非常に重要.
共通 Tips
- 基本的に飲水は厳格制限(補正初期は0mL/日.その後Na125越えれば500mL/日未満など適当に)する.
- 慢性の場合,重篤な症候がなければ「いかに低い値でも」初期治療から高張食塩水を用いることはない.
- 尿張度以上の補液であればよいので,大抵はじめは生理食塩水で「出方を伺う」形でよい.
- 高張尿(Na+K>154)が出続けることを確認してから,生食より濃い補液を開始する.
- Na110台やそれ以下の段階では,特に過剰補正とならないよう1日3〜4回程度,生化学のNa・K・Clは確認する形が無難…
- たとえば6時,12時,18時などで確認して夜間は動かさない(点滴を止め夜間絶飲食に).
- それでもなぜか大量の尿が出て翌朝過剰補正になってしまった場合は,24時間以内に辻褄を合わせるべく先述の「逆補正」を行う.
- HCU管理であればICU直に確認を依頼して夜間もオーダーする.
- 夜間は「希釈尿が時間○○くらい出たらガス再検,Na○○以上上がっていたらDr.call」という指示簿もありかもしれない.
- 理想的には同時に尿中Na・Kもモニタリングできると補液を調整しやすい.ただし水モノで結構変動するので「見過ぎ」ても迷子になるかもしれない.
- 注意すべきは水中毒の場合.たいてい腎臓が元気すぎて大量の低張尿(Naがうすい水だけの尿)がドバっと出て「自然に急速すぎる補正」になる傾向がある.初療で痙攣していたらそうは言っても 3%食塩水を入れるしかないが,100-200mL程度で止めて以降は生食20mL/hrやロックなどでしばらく尿量・尿[Na][K],血中[Na][K]動向を確認するのが無難(その日のうちに数回フォローすべき).
- とはいえ心因性多飲ではODSの発症リスクは低いことが知られている.
急速補正する場合
- ER時点で高張食塩水を用いるのは基本的に急性・症候性(=痙攣/昏睡)の場合のみ.
- 時間2mEq,1日12mEqまで上げて良いため過補正をさほど恐れない(むしろ痙攣昏睡など重篤な症候を早期頓挫させることが肝要).
- 3%生理食塩水(=生理食塩水400ml + 10% NaCl 6A)100mlボーラス投与が許される特例.
- 最初の6時間は4-6mEq/Lの上昇を目指す(1日Max12mEq/Lまで許容される)
- 急速補正後は2時間程度で一度再検しておくのが無難(以降も頻回採血となるためA-lineやPICCを入れても良い)
経口補正のTips
- 食事が取れるケースでは経口補正を併用ないし経口のみに切り替えていく.
- 離床を促すという観点・ラインを減らしてせん妄・ストレスによるADH分泌リスクを減らすという観点
- 9gのNaClが生理食塩水1Lに含まれるNa負荷 という事実(=154mEq)を基準に考える.
- NaClを9g経口で盛る場合,食事などから水分が1000mL入れば,患者はちょうど生食1L(Na154mEq+水1L)を24時間ペースで補充した形になる(腸管から100%吸収されると仮定した場合).
- ということで9g/3x〜6g/3xを目安に塩を処方して食事にふりかけて摂ってもらう.
- 繰り返しになるが,基本的に食事外の水分摂取は禁止する.食事についてくる水分(お茶など)は破棄でもよい.
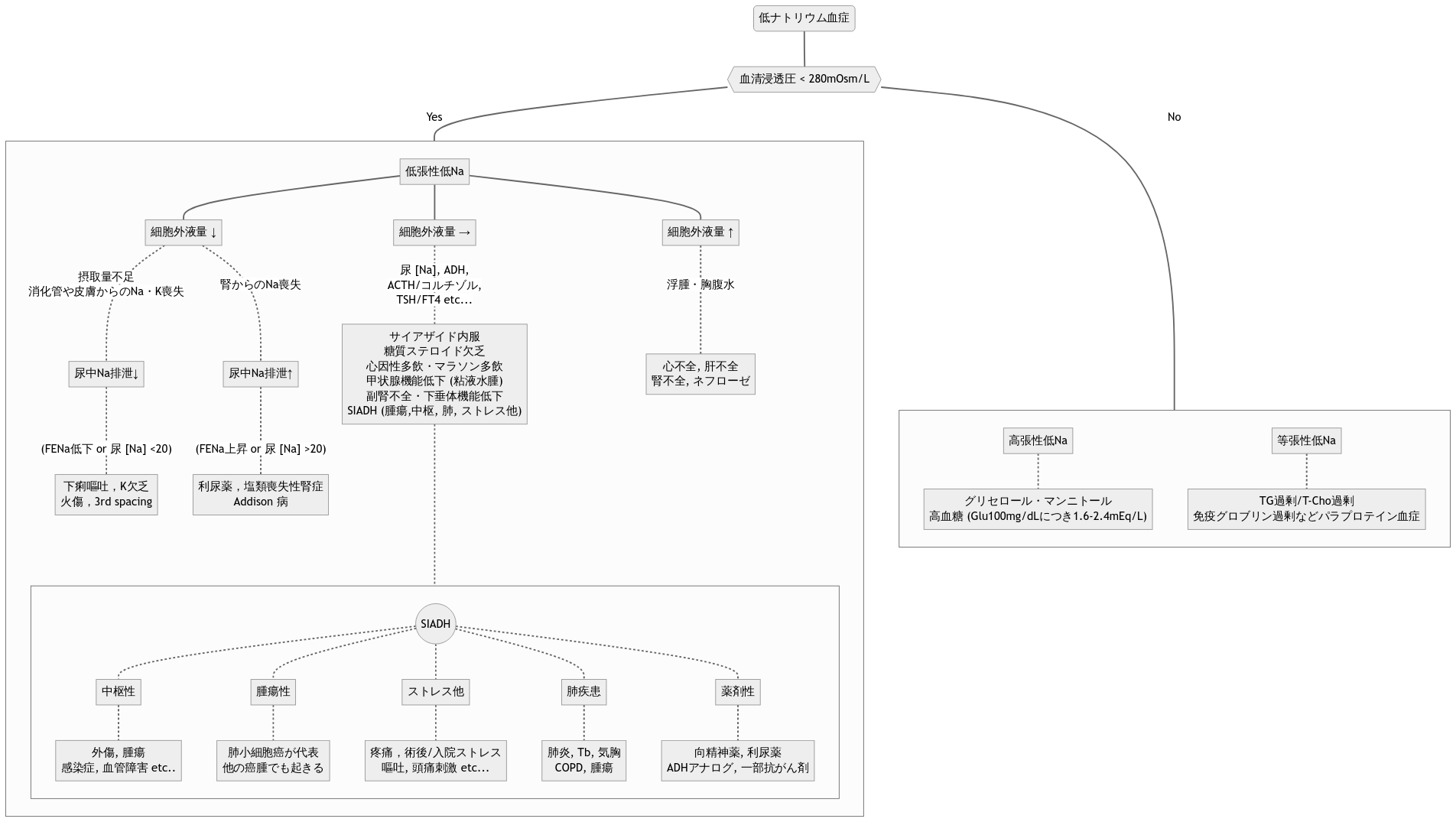
低ナトリウムの原因診断
- 概ね下記のフローチャートに沿って進めれば間違いが少ない
診断フローチャート
プロセス
- 血清浸透圧が280程度よりも低いことをまず確かめる
- これより高い場合,高血糖やパラプロテイン血症などによる偽性低ナトリウムの可能性が出る.そのためまずこの可能性を除外する.
- 次に血清浸透圧が280より低い「低張性低ナトリウム」の中で細胞外液量が hypo か iso か hyperかに着目する
- 原則的には細胞外液量が iso なものの中に各種内分泌疾患やSIADHが含まれる.ここに分類される場合は簡潔なホルモン値スクリーニングを行なうことが望ましい.
| 細胞外液量 hyper | 要するに浮腫・胸腹水などの存在.この場合はまず心不全・肝不全・腎不全などによる二次性低ナトリウム血症を考える |
| 細胞外液量 hypo | 単純な intake 不足や,下痢嘔吐や火傷による喪失,または腎からの喪失(利尿薬を含む)が多い |
| 細胞外液量 iso | 水中毒(心因性多飲)やSIADH,副腎・下垂体機能不全,甲状腺疾患など(ただし教科書的には粘液水腫レベルでなければ甲状腺機能低下単発では低Naにならない). なおSIADHは診断ではなく「なんらかの原因によってADHが不適合に出てしまい低Naが自然補正されない」“症候群” に過ぎず,原因は極めて多彩(担癌や疼痛ストレスが最多).原因検索の継続が必要(下記). |
診断・治療のため行う検査
| 超音波 | volume評価目的.体液量変化(IVC)でモニタする.頸静脈,浮腫・腹水,体重推移なども確認 |
| 全身CT | 必須ではないが,胸腹水の有無が確認しやすいほか,SIADHの原因となる肺病変や腫瘍性病変などをスクリーニングしやすい |
| 採血項目 | 実測の血漿浸透圧,尿酸(SIADHで低い),血糖(偽性),血液ガスは確認しておくと良い. TG異常高値やIgG高値などパラプロテイン血症による偽性低Naは,血液ガスであれば影響を受けない. |
| 尿検査 | 尿Cr,尿中Na/K,尿中浸透圧(50-1300mOsm/L,血清浸透圧と比較). 尿[Na]+[K]より高い張度の補液でなければ補正できないため必須. 尿UAは血中UAと一緒にオーダーしてFEUAを計算するとSIADHの補助診断に使える |
| 薬剤チェック | 利尿薬や向精神薬は基本的に被疑薬.体液量hyperでないなら利尿薬はoff,向精神薬も可能であればoffする. |
| ホルモン検査 | 低張性低Naで体液量正常であれば下記を適宜追加する. |
| 血中ADH:検出感度以下でなければ一定程度の不適合分泌があるとみなす | |
| 甲状腺(FT4・FT3・TSH).粘液水腫レベルでなければ甲状腺単発で低Naにはならないとされる | |
| 副腎スク(コルチゾル・ACTH).入院数日後の早朝空腹時採血が影響受けにくく望ましいが,ひとまずspotでもスクリーニングとしては有用 |
SIADH
- 血清浸透圧<280mOsm/Lかつ細胞外液量正常の低Na血症であるにも関わらず下記の状況を指す
- 尿[Na]>40(=尿排泄を絞って調整する機能が働いていない)
- ADH測定可(=本来は「感度以下」にならなければならない)
- 症候群であり,原因は多彩(詳細は別ページ).
- なお低尿酸血症となることが多く,診断の際の参考値となる.
参考文献
- より理解を深める!体液電解質異常と輸液(第3版)